Hoy recomiendo...
Hoy una lectura imprescindible para futuras madres y padres, pero también para personal sanitario en contacto con el recién nacido.
El doctor Adolfo Gómez Papí, reconocido neonatólogo, nos habla desde el embarazo hasta los primeros meses sobre la crianza con apego y la lactancia materna. Piel con piel, los secretos de una crianza feliz.
Hoy recomiendo...
Hoy traigo dos recomendaciones. Una lectura imprescindible para las familias, madres y padres interesados en saber sobre la crianza de sus hijos. Y unas mascarillas solidarias para protegernos del COVID-19.
- Empiezo por "El moco radiactivo y otros desvelos de padres primerizos" de la doctora Marián García, la Boticaria García, con preciosas ilustraciones de Lucreativo. (2017)
El tono de humor y desenfadado se aleja de los típicos libros sobre crianza y maternidad, a la vez que informa alto y claro y con evidencia científica de todas esas cosas que nos preocupan a los padres y las madres, sobre todo a los primerizos.
Te va a encantar.
 |
| El moco radiactivo |
- En segundo lugar, os recuerdo que Boticaria está llevando a cabo un precioso proyecto de #mascarillassolidarias, mascarillas higiénicas reutilizables homologadas por norma UNE0065:2020. Es un proyecto solidario que surge de la colaboración de un equipo formado por Boticaria García, Moda Ángel Iglesias, tejidos Textil Manly, diseño Alfaro Cuevas y coordinación de Bag&Block. En pocos meses se han donado ya 100.000 euros a UNICEF, AECC (asociación española contra el cáncer) y FESBAL (federación española de bancos de alimentos).
¿Os cuento un secreto? Confieso que las tengo casi todas, son muy cómodas y sobre todo preciosas. Y siendo solidarias, pues perfectas, ¿no? #
 |
| #zorromostro |
 |
| #botiflower |
 |
| #cielodezamora |
Día Mundial de la Diabetes, 14 de noviembre
No hablaré de ellas, que me desvío mucho del tema, aunque me apasiona.
 |
| Casa-museo de Banting, descubridor de la insulina |

MÁS SOBRE LAS PEZONERAS DE PLATA
Hace tiempo escribí mi opinión profesional como experta en lactancia, (reconocida por una titulación internacional, con miles de horas de experiencia), y bajo evidencia científica, sobre las pezoneras de plata.
Puedes leerlo aquí. En este blog escribo de lo que quiero y le doy a veces un tono sarcástico, lo reconozco. Es mi blog al fin y al cabo. Pero la información sobre lactancia está más que contrastada.
Hace poco volví a recibir un par de comentarios de la misma persona, con toda probabilidad un vendedor de este producto, diciendo que mi opinión era demoledora y radical, y preguntándose si había tenido opción de probarlas y ver de cerca el resultado... Sí querid@ amig@, sí, sé de lo que hablo. No he tenido que gastarme el dinero en ello afortunadamente, pero sí lo habían hecho mujeres que han venido a mi consulta. Con sus pezones destrozados pensando que ese objeto de plata sería buena cosa. Y no, no es buena cosa. Porque las grietas ni se previenen ni se curan con eso. Ya lo expliqué.
Hay que ver cuál es la causa de la grieta: un frenillo lingual, una mala succión por problemas mecánicos o físicos, una mala técnica, un mal extractor... y ninguna de ellas se cura ni se previene poniendo una pezonera rígida metálica que impide la aireación y promueve la humedad.
Comprendo que el productor quiera venderlo, es su negocio. Pero no es útil para la lactancia ni para curar o prevenir nada.
Y no sólo lo digo yo. Hasta Boticaria García, excelente divulgadora, habló de ellas por la misma época (que debió de ser cuando se paseó el comercial por nuestros despachos). Ella lo explica mejor que yo aquí.
Me parece curioso que en su comentario el comentario dicho comercial diga que todas la reviews son positivas, porque las experiencia de las asesoras e IBCLC es exactamente la contraria.
En cualquier caso, si estás pensando en comprarlas, infórmate bien primero. ¡Que no te engañen!
Usar pezoneras de plata no sólo no merece la pena sino que es desaconsejable ya que impide la correcta transpiración del pezón.
Hipogalactia
Ya hemos hablado de hipogalactia o baja producción de leche en varias ocasiones.
Os dejo ahora un mapa conceptual.
De verdad, si crees que tienes poca leche, por la razón que sea... Si notas que tu bebé se queda con hambre, quiere más, que no es suficiente con el pecho... Cualquier sensación que puedas tener seguramente tenga una causa y se podrá arreglar.
No lo dejes para el último momento, no sufras probando consejos de unos y otros, pide ayuda a un profesional, que estamos para ayudar.
Deposiciones normales del bebé
Los pises y deposiciones del bebé nos pueden resultar muy útiles
para saber si el bebé está tomando leche
suficiente, si se está alimentando bien.
El peso es una de los datos más objetivos, un dato
numérico y fácilmente evaluable. Pero no olvidemos que hay que tener en cuenta
más factores.
Sobre todo desde que nos dan el alta recién paridas
hasta que tenemos la primera consulta con el pediatra, podemos tener dudas de
si se está alimentando bien o no. A veces pueden pasar 10-15 días hasta que nos
vuelve a ver un pediatra o matrona, hasta que le vuelven a pesar, y si en ese
tiempo no ha ido bien la cosa, igual tenemos a un bebé que se está alimentando
poco...
¿Cómo saber que todo va más o menos bien?
Por la orina y cacas del bebé puedo tener una buena
pista.
Si estás haciendo un número de tomas alto, entre 10 y
15, aunque a veces no sabemos ni cuándo empieza ni cuando acaba porque parecen
empalmarse unas con otras… Si no hay grietas o dolor y las caquitas y pises del
bebé son como la tabla de abajo, todo va bien.
Pero recuerda, si hay dolor, heridas o grietas,
es que algo no marcha. Y recuerda cuanto antes pongamos solución, más fácil
será. Confía plenamente en los profesionales de la lactancia, y no lo vayas
dejando. No es raro que la mamá acuda al especialista cuando ya no puede más y
ha probado todas las demás opciones, y/o mejunjes varios recomendados por vete
a saber quién…
Mi lema es que TODO TIENE SOLUCIÓN, todo.
Pero cuando hay un problema hay que buscar la solución lo antes posible porque
si no es así, tenemos un problema agrandado, que provoca un problema más, y
éste otro, y así sucesivamente.
Os dejo una tabla con las micciones y deposiciones que
se consideran normales en los primeros días. Recuerda, mientras no haya dolor
ni heridas ni otras patologías detectadas.


El primer día de
nacido puede hacer un solo pis y sola caca, que sería meconio.
El segundo día dos
pises y dos veces caca, también meconio.
A partir del cuarto
día ya serían cacas de transición, verdosas, hasta que iría apareciendo la
típica caca amarilla color mostaza, como con grumitos, que hará casi en cada
toma, muchas veces al día, hasta más o menos el mes y medio que reducirá el
número.
Puede estar incluso
una semana o dos sin hacer caca. Y ojo, no se trata de estreñimiento, sino de
un cambio normal debido al cambio en la composición de la leche que acontece en
esa etapa.
El estreñimiento no se
define por el número de deposiciones, sino por su consistencia. Si hace bolas
gordas y duras, está estreñido. Eso es una enfermedad, porque la bola casi no
cabe por el agujero, y por tanto produce dolor, y puede provocar hemorroides
(almorranas) y fisuras anales (pequeñas heridas sangrantes). Hacer bolas duras
es estreñimiento, aunque se hagan tres veces al día. Si está estreñido, voy al
médico. Pero si la caca es blanda aunque sólo haga una a la semana, está todo
bien.

HIPOGALACTIA
¿Qué es la hipogalactia?
Es la baja producción de leche. Por su significado. Pero
aquí la cuestión es si es real o no.
Porque muchas mamás tienen la sensación de tener poca leche
(hipogalactia) pero es simplemente por una diferencia entre las expectativas y
la realidad. O puede que tengan una percepción de poca producción por otros
motivos.
A veces sí es verdad que están produciendo poca leche, pero porque hay interferencias de las que no se están dando cuenta casi seguro, y en el momento en que esas interferencias desaparecen, aumenta la producción. Esto sería una hipogalactia secundaria, y por tanto reversible. No es una hipogalactia verdadera.
Porque casos verdaderos de hipogalactia, sin que sea una falsa percepción y sin que haya una interferencia, hay realmente muy pocos.
HIPOGALACTIA SECUNDARIA-producida por causas reversibles
¿Cuáles son esas interferencias de las que hablo? (Interferencias que causan hipogalactia secundaria)
- El chupete, porque puede hacer que el bebé gaste calorías y se canse chupando un objeto del que no sale nada. Y luego a la teta no le queda fuerza.
- El biberón, ese biberón de apoyo, de ayuda o como lo queramos llamar. Si le damos un biberón después de la toma (o antes) porque nos parece que se queda con hambre, es una cantidad que dejo de producir para la siguiente toma. Un biberón es el camino a otro biberón, un círculo vicioso que hace descender muy rápidamente la producción.
- El reloj, porque hacer tomas mirando el reloj es un error. No hay que esperar equis tiempo entre tomas ni estar equis tiempo en cada pecho. La lactancia es a demanda, es decir, sólo el niño sabe cuánto quiere comer y cuándo. Pueden pasar diez minutos desde que terminó, o pueden pasar dos horas… sólo él sabe cuándo tiene hambre.
- La distancia. A la hora de dormir por ejemplo, si no colechamos es muy probable que nos saltemos tomas simplemente porque no sentimos al bebé tan cerca y estamos menos atentos a sus señales. O si hay una separación por causas médicas u otras…
- Los comentarios y consejos de nuestros allegados. Que no son con mala fe (normalmente, que hay de todo…) pero pueden llegar a hacer mucho daño, sobre todo en el estado tan sensible en el que nos encontramos después del parto, ocurriendo más si cabe en el post-parto del primer hijo.
Pero todas estas causas de hipogalactia secundaria pueden
desaparecer, y por tanto podemos recuperar la lactancia. Todas tiene solución,
se puede arreglar. (Lee
aquí cómo relactar)
FALSA HIPOGALACTIA
Antes de hablar de la verdadera hipogalactia, hay que
comentar un par de casos que pueden parecer hipogalactia pero no los son, o más
bien esa hipogalactia es pasajera, temporal.
En mujeres diabéticas, en mujeres obesas y en mujeres con
ovario poliquístico, puede retrasarse la lactogénesis o subida de la leche. Y
eso puede hacernos pensar en hipogalactia. Pero suele ser temporal, sobre todo
si no se interviene con interferencias de las arriba comentadas. Es
recomendable en estos casos tener un buen apoyo profesional para explicar a la
madre cómo solucionarlo.
VERDADERA HIPOGALACTIA
Entonces, ¿la verdadera hipogalactia cuándo ocurre?
- Retención de placenta. A veces ocurre tras el parto.
- Síndrome de Seehan, que es una hemorragia severa que puede afectar a la hormona de producción de leche.
- Hipoplasia mamaria. Ojo, que no hablamos solamente de pechos pequeños sino pechos con poco tejido glandular. Un pecho normal tiene tejido glandular y grasa. Los pechos pequeños normalmente tienen bien las glándulas, pero tiene poca grasa. No hay problema para el amamantamiento. Pero en los pechos pequeños sin tejido glandular sí podemos apreciar una serie de características que nos pueden dar pista: son mamas muy separadas entre sí, suelen tener forma tubular, suelen ser asimétricos y el pezón y la areola parecen muy grandes en relación al pecho.
- Alteraciones hormonales sin tratar, sobre todo relacionadas con la tiroides. Cuidado con el hipotiroidismo.
- Cirugía de mama de reducción o aumento. En el caso de aumento de pecho, depende de cómo se ha ya realizado el implante y el tiempo transcurrido. Si hay hipogalactia o no dependerá del tipo de intervención.Sin embargo, en las reducciones de pecho sí vemos con más frecuencia la existencia de hipogalactia porque se han visto afectados los nervios y los conductos. En cualquiera de estos casos, estar apoyada por un profesional cualificado en lactancia será de gran ayuda. La lactancia puede ser posible si estás bien asesorada. (La mastectomía no imposibilita la lactancia en el otro pecho)
- Medicación: existen ciertos medicamentos que pueden reducir la producción de leche. De hecho las mujeres que no desean dar el pecho toman "las pastillas para cortar la leche" en el post-parto inmediato, que son inhibidores de la prolactina. También hay algunos anticonceptivos con estrógenos que pueden afectar a la producción de leche. Por eso no se puede tomar cualquier anticonceptivo en el post-parto.
- Algunos trastornos alimenticios que se hayan podido dar en etapas pasadas (adolescencia) y hayan ocasionado falta de menstruación sí pueden haber hecho que el pecho no se desarrollara correctamente. Por lo demás, la alimentación no hace que tengamos ni más ni menos leche. Son todo falsas creencias.
- Golpes fuertes, accidentes, contusiones u operaciones en la zona de las costillas pueden haber causado daños en los nervios que inervan el pecho, y por tanto obstaculizar o incluso impedir la lactancia. He tenido alguna madre con hipogalactia verdadera que nos costó mucho encontrar la causa hasta que no mencionó que practicaba en su juventud artes marciales y había tenido varios golpes muy fuertes en el costado bajo el pecho.
Aun así, y como yo siempre digo, TODO TIENE SOLUCIÓN. Con el
asesoramiento y apoyo adecuado y temprano, incluso desde antes de dar a luz,
siempre es posible la lactancia, aunque sea una lactancia mixta. Unas gotas de
leche siempre serán mejor que ninguna.
Somos mamíferos.
Lo normal es que podamos amamantar
perfectamente.
RELACTAR
RELACTACIÓN, ¿qué es?
Hay veces que sin querer salimos del hospital recién paridas
dando biberón. O por el miedo o el desconocimiento o la falta de apoyo, o la
razón que sea, parimos y hemos decidido no dar el pecho. Porque te han dicho que
no puedes, porque no quieres, porque lo has intentado y dolía, porque el bebé
ha perdido mucho peso y te han aconsejado pasar a biberón, porque te han dicho
que en tu familia no hay leche o nadie ha podido amamantar, porque nadie te ha
echado una mano …
Puede que quisieras dar pecho pero te hayas visto superada por
la situación, el cansancio, el dolor, comentarios y visitas no deseados, poco
apoyo profesional...
Puede que no haya sido cosa tuya, sino fuerza mayor por
alguna enfermedad, del bebé o tuya, porque os han separado al nacer…
O quizá has adoptado un bebé y te planteas darle pecho…
O tal vez quieres amamantar para ayudar a una amiga o familiar… Hay abuelas que han relactado para poder amamantar a sus nietos por problemas de la madre. O hermanas que ayudan amamantando a sus sobrinos. O a veces otros motivos como ofrecer leche materna a familiares enfermos.
En todos estos casos siempre es posible conseguir una producción de leche, incluso aunque no hayas parido, por ejemplo, para las adopciones.
Fíjate, si es posible inducir una lactancia en caso de adopción sin haber
gestado, más fácil es si sí has parido y quieres retomar la lactancia, aunque
haya pasado tiempo: días, semanas, incluso meses o años.
Evidentemente será más sencillo cuanto menos tiempo haya pasado. Y hay que tener en cuenta las circunstancias. Pero es perfectamente posible.
Hay varios factores en la madre que pueden afectar al éxito
de una relactación o una inducción:
- Que la
madre biológica o adoptiva tenga un fuerte deseo de amamantar al niño.
- Que haya una correcta y adecuada estimulación del pecho y del pezón.
- Que la
madre cuente con un buen sistema de apoyo, que la ayude y refuerce su
confianza.
- Grado de
información.
- Si has
tenido un parto o no, y si has amamantado antes o o no.
Y en el niño influirán estos factores:
- Su disposición a mamar.
- Su edad.
- El tiempo que haya pasado desde que dejó de mamar (si es que lo hizo).
- La forma cómo se haya alimentado mientras no amamantaba. El biberón nada tiene que ver con el pecho y a veces niños acostumbrados al biberón no consiguen saber mamar del pecho.
Siempre es posible la relactación, aunque va a requerir un
esfuerzo por tu parte. Si estás dispuesta con ayuda y seguimiento profesional
te será más fácil. Te apoyo y guío en tu relactación.
¿Qué necesitamos?
Fundamentalmente se trata de producir leche y de que el bebé
se agarre al pecho para obtener esa leche.
AUMENTAR PRODUCCIÓN
Existen distintas técnicas de extracción para estimular
correctamente los pechos.
Ten en cuenta también que las hormonas jugarán su papel. Y
para ello además disponemos de medicación, los galactogogos.
Entre el segunda y el sexto día ya podemos obtener las
primeras gotas, lo cual motiva mucho para seguir.
La leche que tome artificial se podrá ir sustituyendo poco a
poco por la leche extraída.
AGARRE AL PECHO
Si el bebé ha amamantado y ha pasado poco tiempo desde que
lo ha hecho será más fácil que si nunca lo ha hecho. Pero aunque no se agarre
al pecho siempre es recomendable hacer piel con piel el mayor tiempo posible, y
que estimule el pezón, llevarle en portabebé…
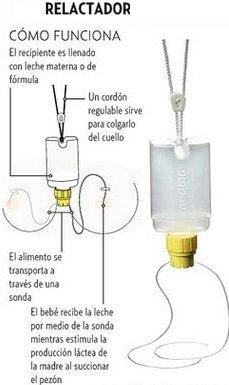
Si el bebé se agarra al pecho podemos usar un relactador, donde se pone la leche (extraída o artificial) que le vamos a dar y que tomará a la vez que toma el pecho, a la vez que estimula el pecho con su succión. A mamar se aprende mamando. Es una opción buenísima.
Hay que ver cómo se le ha dado la leche hasta entonces al
bebé. Con un biberón es más difícil que se acostumbren de nuevo al pecho, pero
no imposible. Podemos ir dejando los biberones y dar el alimento con otros métodos. Personalmente me gusta mucho jeringa-dedo porque sirve de estimulación
y es una buena transición entre el biberón y el pecho. Aumentar el contacto
piel con piel hasta que acepte el pecho. Mientras debemos trabajar con la producción,
haciendo extracciones frecuentes tanto a mano como con extractor.
No podemos generalizar pues cada caso será distinto según
sus circunstancias. Por eso es importante que te dejes guiar por un
profesional, será más sencillo con apoyo.
Cada gota es oro blanco. Una sola gota ya tiene
inmunoglobulinas y anticuerpos que no tiene la leche artificial. Merece la pena.
Consultas de lactancia en agosto
- Hay que venir con mascarilla.
- Pueden venir dos adultos con el bebé.
- Si utilizas sacaleches, o pezoneras, o cualquier artilugio; o bien si das leche artificial, biberón o suplemento, tendrás que traerlo todo.
- La consulta durará dos horas o algo más. Tenlo en cuenta para reservar un sitio para comer, o por el viaje de vuelta, o si tienes otros hijos mayores.
- Los pagos mejor por bizum, paypal o transferencia.
- Si tuvieras síntomas justo antes de venir, mejor avisa y cambiamos la cita o la hacemos online.